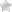Информация носит справочный характер. Не занимайтесь самодиагностикой и самолечением. Обращайтесь ко врачу
.

Примечательным является расположение очага, который расположен, как можно глубже, при этом область поражения составляет не более 15 мм в диаметре.
Исходя из статистики, можно выделить, что зафиксировано 1 — 4 случаев с лакунарным инсультом на 1000 человек, при том, что в крупных городах показатель в среднем составляет 3,3 случая. При этом патология не щадит никого, только половина клиентов клиник входила в возрастную категорию от 70 лет, остальные 50 % значительно младше.
Кроме того, следует отметить, что при ишемическом инсульте у 70 – 85 % отмечается именно лакунарный. Эта патология, которая может привести к летальному исходу.
По статистике в первый месяц после приступа умирает примерно 15 – 25 % пациентов, а в течение года около 29 – 40 %. При этом у пожилых людей этот процент немного больше.
На сегодняшний день лакунарный инфаркт мозга является одной из наиболее грозных патологий. Большой процент смертности отмечается в
странах с хорошо развитой экономикой. По статистике это от 60 до 80 человек из 100 тысяч за один год.
Самое примечательное то, что в России случаи смертности после лакунарного инсульта – это более распространенное явление, чем у жителей стран, входящих в Евросоюз и США. При этом отмечается следующая статистика: в Москве 35 % пациентов умирают после первого инсульта, в регионах эта отметка достигает 50 – 60 %.
Для заболевания этого типа характерно то, что при нем не бывает нарушений сознания, зрения, речи в виде сенсорной афазии и прочих функций коры головного мозга.
Кроме того, полностью отсутствуют признаки поражения ствола головного мозга. Именно эти особенности отличают лакунарный ишемический инсульт от прочих видов, при которых все эти симптомы присутствуют.
Развитие заболевания в очагах поражения
В настоящее время специалисты выделяют малый, прогрессирующий и полный инсульт, поражающий головной мозг человека. Малый обладает обратимыми неврологическими дефицитами. В основном этот тип патологии диагностируется в том случае, если симптомы в течение 2 или 3 недель полностью регрессирует. На сегодняшний день, по статистике, это происходит в 10 – 15 % случаев.
Кроме того, отмечается также прогрессирующий инсульт, который диагностируется в том случае, если степень неврологического дефицита во времени возрастает. При этом регресс неврологических нарушений или их стабилизация становятся признаками завершенного или как его еще называют, обширного инсульта.
Лакунарный инсульт, который является разновидностью ишемического, встречается в 15 – 30 % случаев. Развитие патологии начинается в образовании окклюзии мелких сосудов мозга. Зачастую местом локализации является подкорковое ядро.
По месту локализации инсульт различается следующим образом: поражение сосудистого и вертебробазилярного бассейна. При этом в сосудистом бассейне поражается:
- внутренняя сонная артерия;
- передняя артерия;
- средняя артерия.
Поражение вертебробазилярного бассейна происходит через:
- позвоночную артерию;
- базилярную артерию;
- мозжечок;
- заднюю мозговую артерию;
- таламус.
Мнение врача:
Лакунарный инсульт – форма инсульта, вызванного окклюзией (закупоркой) мелких сосудов мозга. Симптомы лакунарного инсульта могут включать парезы, нарушения чувствительности, а также проблемы с координацией движений. Лечение данного типа инсульта направлено на восстановление кровоснабжения в пораженных участках мозга и предотвращение возможных осложнений. Реабилитация после лакунарного инсульта играет важную роль в восстановлении функций организма и повышении качества жизни пациента. Врачи рекомендуют комплексный подход к лечению и реабилитации, включающий медикаментозное лечение, физиотерапию, логопедические занятия и регулярные консультации специалистов.

Факторы, вызывающие инфаркт
Как уже было сказано, лакунарный инсульт или инфаркт появляется как следствие артериальной гипертонии, поражающей головной мозг.
Зависит это от того какое наблюдается артериальное давление, насколько сильно пострадали стенки артерий и в каком состоянии они находятся. Немаловажно отслеживание скачков, которые происходят за сутки и их скачки, ведь резкие перепады или понижение давления может стать причиной лакунарного инсульта.
В основном, риск получить инфаркт мозга есть у людей с:
- гиалиновой дистрофией АГ;
- атеросклерозом;
- перенесенным ранее инфекционным воспалением артериол, локализующихся в головном мозге;
- повышенным сахаром в крови или сахарным диабетом.
Кроме того, довольно распространенным возбудителем лакунарного инсульта головного мозга являются васкулиты, которые могут проявляться неспецифической и специфической формой.
Клиническая картина
Очень часто пациенты с подобной проблемой обращаются в медицинское учреждение уже в довольно запущенной форме, ведь нередко она не сопровождается какими-либо симптомами. Заболевание может протекать в виде микроинсульта или транзиторной ишемической атаки.
Особенности протекания заболевания выражается следующими факторами:
- артериальная гипертензия в анамнезе;
- отсутствие менингиальных и общемозговых знаков, то есть головокружения, тошноты, позывы к рвоте и прочие;
- также не встречается потеря сознания;
- заболевание проявляется в ночное время дня, к утру образовывая все признаки лакунарного инсульта;
- после рецидива все нарушенные функции мозга возобновляются с частичным неврологическим дефицитом;
- при проведении МРТ и КТ выявляются лишь мелкие очаги пониженной плотности, если инфаркт небольшой, то они и вовсе могут отсутствовать.
В медицине существует несколько синдромов, которые могут сопровождать заболевание. Самыми распространенными являются:
- Изолированный моторный тип(55 – 60 % случаев). Место локализации патологии – заднее бедро внутренней капсулы. При этом наблюдается паралич половины тела и плегия на противоположной стороне той, где локализуются очаги заболевания. Кроме этого, никаких признаков не наблюдается.
- Изолированный чувствительный тип(21 % случаев). Его причиной является повреждение вентрального таламического ганглия. При этом нарушается все виды чувствительности пациента, то есть поражается болевая, мышечно-суставная, температурная, тактильная и проприоцептивная. Место локализации симптомов – конечности, туловище и голова. Со временем чувствительные нарушения могут частично пропасть или окончательно.
- Атактический гемипарез(12 % случаев) развивается при образовании полостей в области дорзального бедра внутренней капсулы и внутри варолиевого моста. При этом отмечается мышечная слабость, атаксия на стороне локализации заболевания и пирамидные нарушения.
- Неловкая верхняя конечность и дизартрия(6 % случаев). Поражает патология следующим образом: в слоях нервной ткани моста образуются лакуны. При этом появляются проблемы ранее отсутствующие с речью, неловкость при движении, паралич головы, рук и ног.
Кроме того, независимо от типа синдрома, лакунарный инсульт имеет следующие симптомы:
- непроизвольное движение;
- ходьба осуществляется маленькими шагами;
- позывы к мочеиспусканию носящие императивный характер, при этом время от времени удержать мочу просто невозможно;
- может сочетаться сенсорный и двигательный тип инсульта;
- в некоторых случаях отмечается синдром Паркинсона.
Опыт других людей
Люди, столкнувшиеся с лакунарным инсультом, отмечают, что это форма инсульта, поражающая маленькие участки мозга и вызывающая специфические симптомы, такие как паралич определенных частей тела или нарушения речи. Лечение лакунарного инсульта включает применение лекарственных препаратов, физиотерапию и реабилитационные мероприятия. Важно начать лечение как можно быстрее, чтобы минимизировать последствия инсульта и помочь пациенту вернуться к полноценной жизни.
Диагностика и лечение заболевания
В первую очередь для выявления заболевания проводятся анализы. При этом сразу выявляется артериальная гипертензия. После приступа все симптомы могут обостряться в течение последующих нескольких дней, нередко это время ограничивается часами. Именно поэтому пациент все это время находится под присмотром специалистов.
Если заболевание было выявлено как можно раньше, то должное лечение возымеет эффект и в период до 6 месяцев к пациенту будут возвращены все двигательные и прочие функции. Для диагностики патологии используется КТ и МРТ. В первую очередь лечение направлено на снижение давления до нормы и улучшение кровообращения.
При лечении лакунарного инсульта специалисты используют базовую терапию. Не применяется дифференцированное лечение, так как в нем нет потребности. Принципы лечения заключаются в следующем:
- применяются метаболические и нейропротекторные препараты;
- при лечении преследуется цель улучшить кровообращение;
- кроме того, применяется адекватная терапия основного заболевания поражающего сосуды, то есть устраняются симптомы васкулита, сахарного диабета, гипертонии и атеросклероза.
Особую важность играет ни сколько лечение, а именно период реабилитации. Именно от его проведения зависит полноценное восстановление функционирования всех частей тела.
Реабилитационный период
В реабилитационный период проводится целый комплекс мероприятий, как медицинских, так и педагогических, юридических, социальных и психологических. Все они направлены на то, чтобы восстановить утраченные функции в результате лакунарного инсульта.
Принципы реабилитационной программы:
- Если реабилитационные мероприятия начаты как можно раньше, например, с первых дней проявления симптомов заболевания, восстановление происходит значительно быстрее и плодотворнее. Это отличный шанс избежать вероятных вторичных осложнений, таких как контрактур, застойная пневмония, тромбофлебит и прочие.
- Реабилитация должна проводиться только под присмотром специалистов. Если мероприятия организованы неверно, то шанс на полное восстановление станет значительно меньше.
- Для восстановления необходимо участие методиста ЛФК, невролога, физиотерапевта, психотерапевта, трудотерапевта и логопеда.
- Реабилитационный процесс подразумевает присутствие и поддержку близких пациента. Лучше всего поручать больному самые элементарные домашние дела в выходные дни или во второй половине дня.
Вероятные последствия и прогноз специалистов
Если наблюдался лакунарный единичный инсульт, то прогнозы специалистов вполне благоприятны. В целом, по истечении какого-то время восстановления после рецидива к пациенту возвращаются все функции, хотя есть вероятность, что чувствительные остаточные и двигательные симптомы все же могут наблюдаться.
При частых рецидивах есть шанс развития лакунарного состояния мозга, причем вероятность этого очень велика. По статистике, такое осложнение наблюдается в 65 – 70 % случаев с повторным поражением.
Но, несмотря на то, что функции восстанавливаются, лакунарный инсульт оставляет неизгладимый отпечаток на психическом состоянии человека.
Психическое состояние поддается постепенным изменениям. Таким образом, отмечаются провалы в памяти, затруднения при общении и дезориентация. Последствием лакунарного инсульта является плаксивость, чувство собственной беспомощности, вероятно появление частых истерик и состояния аффекта.
Профилактические мероприятия
Лакунарный инсульт поражает не только пожилых людей, но и более молодое поколение. Что самое примечательное, мужчины более подвержены этому заболеванию, чем женщины. Главным возбудителем инфаркта мозга является неблагоприятный образ жизни, нахождение в стрессовом состоянии, постоянные нагрузки на нейроны головного мозга, сосуды и сердце.
Несмотря на всю серьезность ситуации, лучшим медикаментозным препаратом для профилактики заболевания является Аспирин. Он существенно снижает риск повторного развития поражения. При этом прием препарата должен происходить только в чистом виде.
Кроме того, чтобы обезопасить себя от недуга, следует позаботиться и пересмотреть свой образ жизни:
- обязательно соблюдение диеты, которая не вмещает продуктов с повышенным сахаром, холестерином и прочими вредными веществами;
- вместе с этим рекомендуется принимать профилактические препараты, которые назначаются врачом на периодических осмотрах, которые должны осуществляться не реже одного раза в полгода;
- артериальное давление всегда должно отслеживаться, лучше всего измерять его по несколько раз за день (при этом все показания лучше отмечать в дневнике);
- в случае проявления хоть одного из симптомов заболевания, необходимо сразу обращаться к специалисту;
- и конечно стоит полностью отказаться от алкоголя и курения;
- как можно чаще выбираться на природу и дышать свежим воздухом.
Не стоит забывать о том, что переутомление, стрессы и чрезмерные нагрузки лишь повышают вероятность заболевания, поэтому всего должно быть в меру, а конфликтных ситуаций и вовсе следует избегать. В жизни должен присутствовать спорт, но так, чтобы это не вредило здоровью.
Частые вопросы
Что значит слово Лакунарный?
Значение мед. относящийся к впадине, лакуне, характеризующийся углублениями, впадинам ◆ Лакунарная ангина.
Как долго восстанавливается мозг после инсульта?
Сколько длится реабилитация? Длительность зависит от масштаба повреждений и скорости восстановления функций, которые были нарушены. Так, двигательные функции максимально улучшаются в течение года. А восстановление речи после ишемического инсульта может занимать до 2–3 лет.
Чем восстановить мозг после инсульта?
Нейропсихологическая коррекция. Для стимуляции мозга используют простые или сложные игры, например шашки, шахматы. … Логопедические занятия. Совместные занятия способствуют стимуляции мозга. … Физическая терапия. … Арт-терапия. … Диета.2 июл. 2019 г.
Сколько времени нужно чтобы восстановиться после инсульта?
Современная медицина рекомендует начинать реабилитацию больного, перенесшего инсульт, уже в первые часы после приступа, как только гемодинамические показатели (частота сердечных сокращений, давление) придут в норму.
Полезные советы
СОВЕТ №1
При первых признаках инсульта, таких как онемение половины тела, расстройство речи или зрения, немедленно вызывайте скорую помощь. Время играет решающую роль в лечении инсульта.
СОВЕТ №2
После перенесенного лакунарного инсульта важно строго соблюдать все рекомендации врача по реабилитации, включая занятия с логопедом, физиотерапию и регулярные консультации.
СОВЕТ №3
Поддерживайте здоровый образ жизни, ведите активный образ жизни, правильно питайтесь и избегайте вредных привычек, чтобы снизить риск возникновения инсульта.